MALATTIA DI CREUTZFELDT-JAKOB
Il morbo di Creutzfeldt-Jakob (CJD) è una malattia neurodegenerativa rara e conduce alla morte chi ne è colpito. La malattia prende il nome dai due medici che fra il 1920 e il 1921 riconobbero i primi casi (sebbene oggi questi sembrino piuttosto atipici). La malattia rientra fra le encefalopatie spongiformi per l’aspetto che acquistano i tessuti cerebrali dei pazienti colpiti. A tutt’oggi si riconoscono diverse forme del morbo.
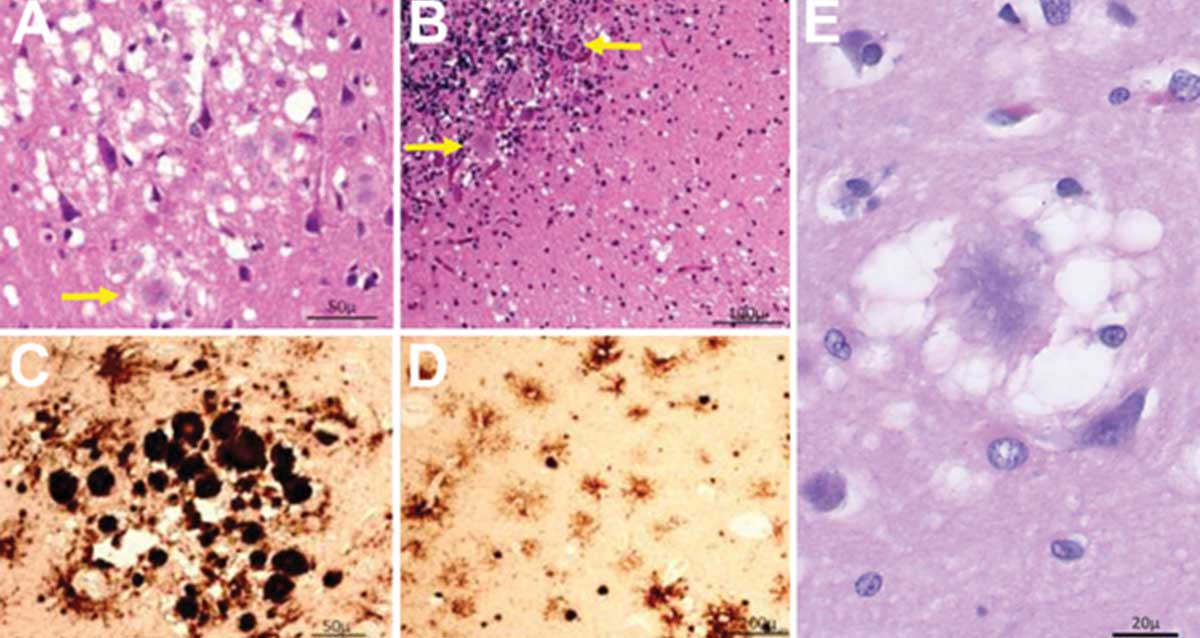
Quella più frequente (circa l’85 per cento dei casi) è la forma sporadica: non è ancora nota la causa e colpisce generalmente persone di età superiore ai 50 anni. I sintomi tipici comprendono una progressione rapida verso uno stato di demenza, a cui è associato un andamento molto particolare dell’elettroencefalogramma. Nel tessuto cerebrale, la malattia porta a lesioni (“buchi”, da cui il nome encefalopatia spongiforme, riferito alla CJD) accompagnate da placche amiloidi, ossia accumuli di particolari proteine.
La nuova variante. E’ forse la forma di CJD che ha riscosso maggiore eco, la nuova variante del morbo di Creutzfeld-Jakob (nvCJD), quella legata al consumo di carne bovina infetta, identificata per la prima volta nel 1996. I primi casi risalgono alla metà degli anni ’90, in Inghilterra. Rispetto alla forma sporadica, colpisce principalmente persone in giovane età (dai 15 ai 50 anni) con una sopravvivenza media di circa 15 mesi. Il periodo di incubazione è tutt’ora ignoto, ma svariate indagini lo posizionano in un arco di tempo che va da 4 a 40 anni. Le persone che ne sono colpite mostrano disturbi di tipo sensoriale, accusano forti dolori, perdita di memoria, movimenti involontari, fino a un vero e proprio stato demenziale, al mutismo e all’immobilità, fino alla morte. Dal punto di vista clinico, rispetto alla CJD sporadica, le lesioni cerebrali sono più estese, le placche amiloidi sono più allungate e maggiormente circondate dai buchi che caratterizzano la struttura spongiforme. Inoltre in questa forma si osservano gli accumuli della proteina patologica non solo a livello cerebrale, ma anche nel tessuto linfatico, fra cui le tonsille. Tutti elementi che fin dall’inizio hanno fatto pensare ai ricercatori di essere di fronte a una nuova forma di encefalopatia. Si aggiungono poi particolari aspetti dell’elettroencefalogramma, oltre alla presenza di una proteina particolare (frammento 14-3-3) nel liquor, il liquido cerebrospinale.
Per quanto riguarda la modalità di trasmissione, la questione è ancora molto controversa in ambiente scientifico. Molti identificano l’agente infettivo in una proteina mutata: il prione (dall’inglese, PRoteinaceus Infectious ONe). Si tratterebbe di una forma modificata e quindi patologica della normale proteina prionica: effetto e causa del contagio.
L’estrema resistenza di queste molecole modificate le renderebbe in grado di sopportare senza degradarsi molti processi di lavorazione della carne e di entrare nell’organismo umano per via alimentare. Da qui poi riuscirebbero a raggiungere il sistema nervoso centrale e lì ad attaccare le proteine prioniche “sane”, inducendo la modificazione patologica alla base del decorso della malattia. Si tratta, comunque, ancora di ipotesi, tutt’ora al vaglio delle indagini.
CJD Familiare. Accanto alla forma sporadica e alla variante, sono state riconosciute anche tre forme familiari, associate cioè a particolari mutazioni nel gene che codifica per la proteina prionica (PrP). Questo significa che individui appartenenti alla stessa famiglia hanno un rischio maggiore di ammalarsi. In particolare la malattia di Creutzfeld-Jakob familiare si manifesta più precocemente della forma sporadica.
La sindrome di Gerstmann-Sträussler-Scheinker (GSS) è unamalattia ereditaria associata anch’essa a mutazioni nel gene della PrP e caratterizzata da movimenti involontari e da demenza. Il decorso clinico della GSS oscilla tra i 2 ed i 10 anni.
Infine fra le encefalopatie spongiformi ereditarie, c’è l’insonnia familiare fatale (IFF), unamalattia ereditaria rara sempre associata ad una mutazione nel gene della PrP e caratterizzata da insonnia e da disturbi del sistema nervoso centrale.
CJD Iatrogena. Esistono anche forme di CJD associate a contatto con materiale infetto. In particolare la Creutzfeld-Jakob iatrogena compare in seguito ad infezione accidentale dovuta a procedure mediche con materiale biologico contaminato o ferri chirurgici non correttamente decontaminati. Negli anni ’70 sono state individuate diverse cause, fra cui il trapianto di cornea, l’uso di strumenti neurochirurgici contaminati, l’utilizzo di elettrodi cerebrali profondi. Nel 1985 è stato invece riconosciuto il primo caso di CJD iatrogena dovuta alla assunzione di ormone della crescita, quando ancora veniva estratto da cadavere. In Italia, la maggior parte dei casi è seguita a interventi neurochirurgici, in particolare per impianto di dura mater, la membrana che avvolge l’encefalo.
Bibliografia: Centro Nazionale di Epidemiologia, Sorveglianza e Promozione della Salute.
